マラリアは、HIV/AIDS、結核と並ぶ、三大感染症の一つ。
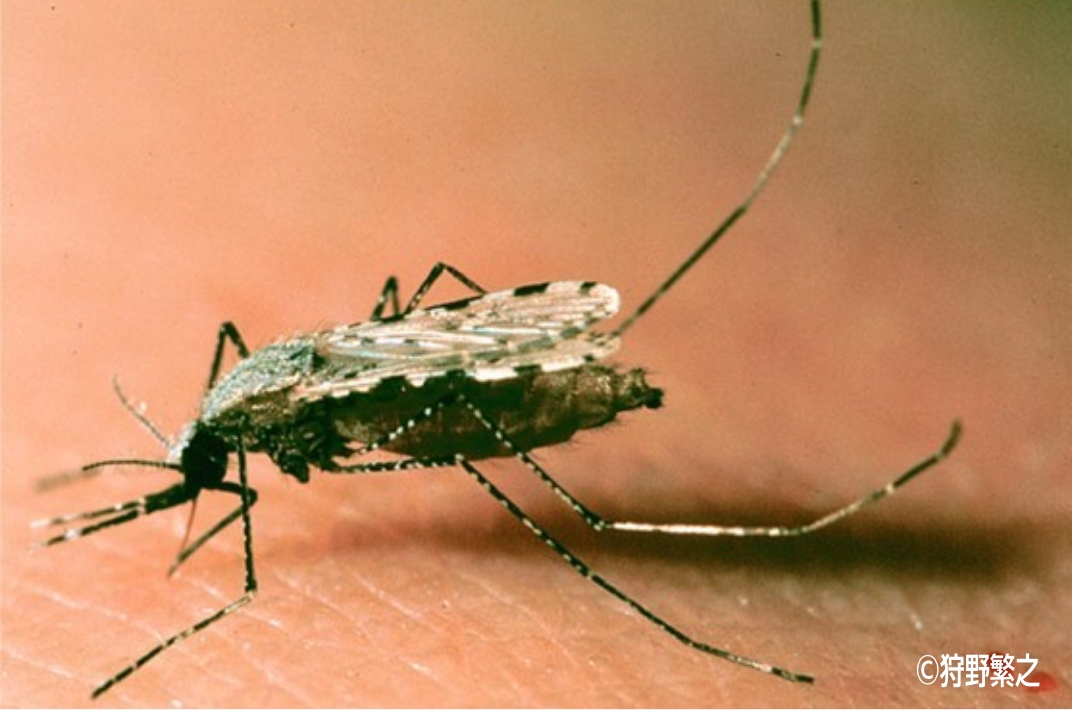
マラリア原虫という寄生虫で引き起こされる疾患で、マラリア原虫が感染した蚊に刺されることで伝搬されます。メスのハマダラカ(羽斑蚊)が卵を育てるのに必要な吸血をする際、マラリア原虫が蚊の唾液腺を通して人の血流に侵入すると感染します。人にマラリアを引き起こす固有の原虫は、熱帯熱マラリア原虫、三日熱マラリア原虫、四日熱マラリア原虫、卵形マラリア原虫の4種類ですが、その他サルマラリア原虫が数種類感染することが報告されています。
マラリアにかかると?
さされてから発症するのは1週間位後。はじめは発熱や頭痛、そして寒気や吐き気といった風邪に似た症状が多いので、マラリアだと気づきにくい病気です。風邪だと思って油断すると、脳症や、じん臓・肝臓の機能障害、重症貧血といった合併症で死に至る危険があります。
特に最も悪性な熱帯熱マラリアに感染すると、早めの診断と早めの治療を受けないと死ぬ確率は高くなります。妊娠している女性、栄養が十分ではない小さい子ども、エイズ患者などの免疫力が低い人は、重症化する危険が高くなります。
1分に1人
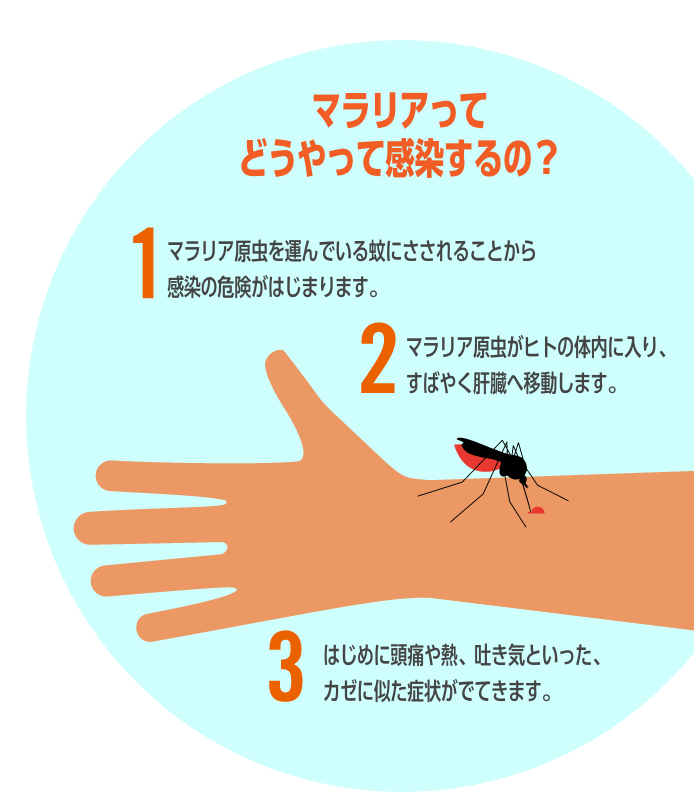
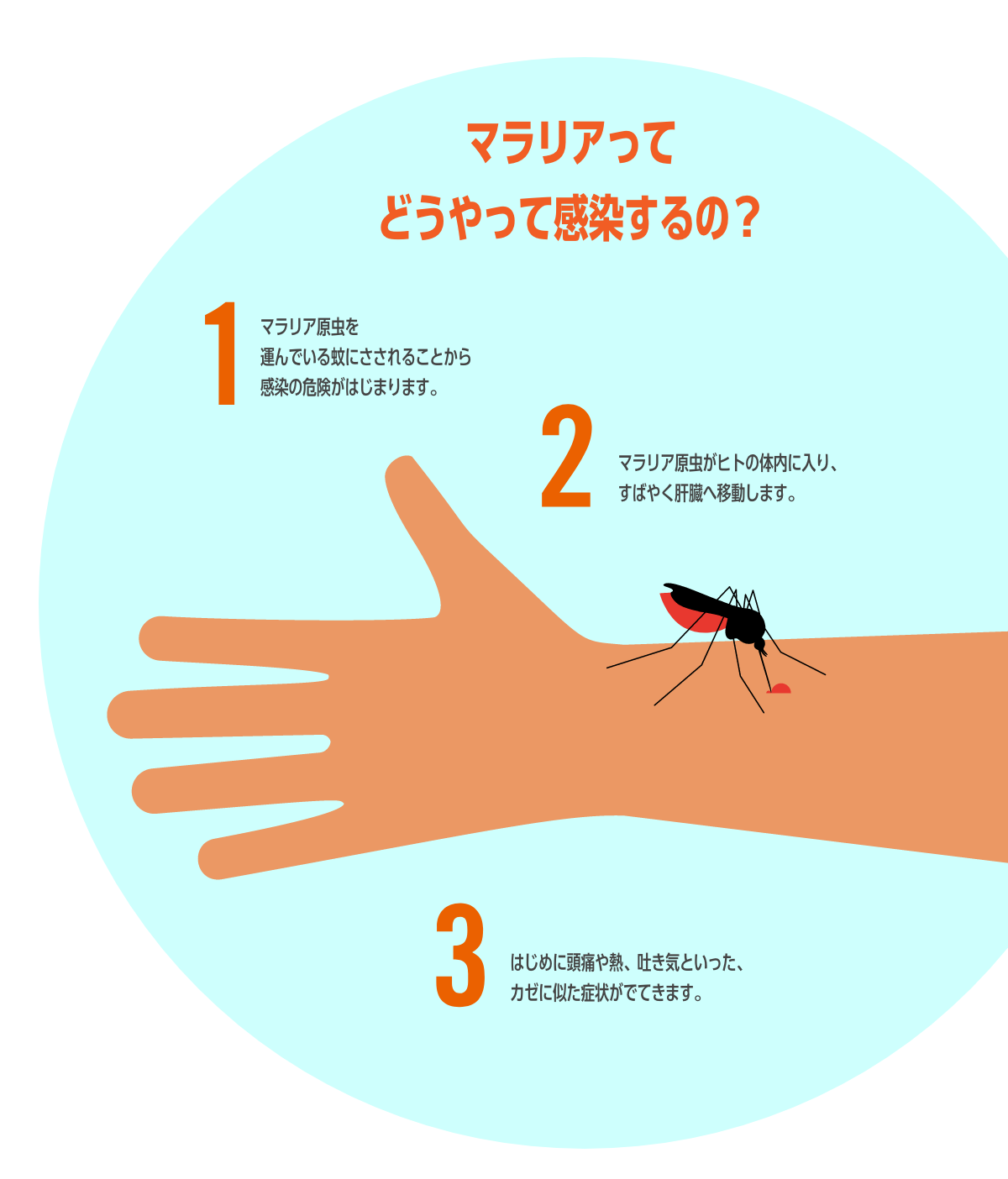
2021年にWHO(世界保健機関)が発表した「世界マラリアレポート2021」によれば、2020年のマラリア患者数は世界で2億4100万人、マラリアによる死亡者数は62万7000人と推定されています。そのうち、マラリア患者の約95%、死亡者の約96%がサブサハラアフリカ諸国に集中しており、死亡者の約80%は、5歳未満の子どもでした。
これは、おおよそ1分に1人、世界のどこかで、子どもたちがマラリアで命を落としている計算になります。



日本にもマラリアはあった
日本では古くからマラリアは「おこり(瘧)」とか「わらは病み」と呼ばれて、様々な歴史上の人物がマラリアとみられる病気で亡くなったと考えられています。世界最古の小説「源氏物語」の主人公、光源氏がこのマラリアに苦しんでいた様子が書かれています。そして、後の源氏宿敵となった平清盛もマラリアで死亡したと伝わります。
明治から昭和初期には、北海道から沖縄まで、全国でマラリアが流行しました。本州では琵琶湖のある滋賀を中心に、福井では大正時代に毎年9000~2万2000人以上の患者が報告されました。第二次世界大戦後、マラリアは全国で流行しましたが、徹底した予防対策をとることで、死者数は激減、1950年代に本土の流行は終息し、そして最後まで残った沖縄でゼロマラリアが達成されたのが1962年です。それ以来、日本国内での感染による患者発生報告はありません。
マラリアを予防することは可能です
マラリアに感染するのを防ぐ主要な方法は、まず蚊に刺されないようにするために、殺虫剤処理された蚊帳(ITNs: insecticide treated nets。蚊が蚊帳に触れるとノックダウンされるように殺虫剤が糸に練り込んである)の使用と、殺虫剤の屋内残留噴霧(IRS: indoor residual spraying)という2つの有効な手段があります。抗マラリア薬を予防のために効果的に用いることができます。マラリア高度流行地へ渡航する際には、抗マラリア薬の予防内服による発症予防が有用です。また、感染が少なくない地域に住む妊婦に対して、初めての妊産婦検診の後、定期検診時の間欠的予防内服を推奨しています。同様に、アフリカの高度流行地に住む乳幼児にも、定期予防接種と並行したマラリア予防薬投与が推奨されています。
2021年10月には、WHOは、ガーナ、ケニア、マラウイで2年間にわたって行われたRTS,S/AS01(RTS,S)マラリアワクチン臨床試験の結果を受けて、サブサハラアフリカおよび熱帯熱マラリアの感染率が高い地域の子どもたちを対象に、RTS,Sマラリアワクチンの広範な使用を推奨することを発表しました。40年以上にわたるRTS,Sワクチン開発の成果でありますが、同ワクチンは3回接種を行なっても40%前後の予防効果にとどまっています。今後より予防効果の高いワクチンの開発が期待されています。




マラリアによる死亡を無くすことは可能です
マラリアの早期診断と治療は、疾病流行対策の基本です。特に熱帯熱マラリアに最も有効な治療法は、アルテミシニンを基軸とする併用療法(ACT: artemisinin-based combination therapy)です。WHOは、マラリアが疑われる症例には全て、治療薬投与の前に寄生虫学的検査(血液塗抹標本の顕微鏡検査、またはイムのクロマトグラフによる迅速抗原検査/RDT: rapid diagnostic test)を用いて確定診断することを推奨しています。寄生虫学的検査は30分以内に結果が得られます。発熱後24時間以内に適切な検査と薬の投与を受けることで、重症化と死亡を防ぐことができます。
ゼロマラリアを目指す
過去 20 年間におけるマラリア対策は、公衆衛生の歴史上これまでにない大きな成果を上げ、マラリアで命を落とす子どもの数も半数以上減りました。しかし、新型コロナウイルス感染症(COVID-19)パンデミックが発生した2020年には、マラリアに対する世界的な対策の進捗がすでに頭打ちになっていました。WHOは2021年12月に発表した「世界マラリア報告書2021」で、COVID-19の混乱に伴い2020年にマラリア患者数と死亡者数が増加したことを明らかにし、世界のゼロマラリア目標達成には早急に新たな対策が必要であるとしています。
WHOは「マラリア世界技術戦略2016-2030」で、2030年までに全世界のマラリアの患者数と死亡者数を2015年の水準比で少なくとも90%下げることを掲げました。2014年11月にミヤンマーで開催された第9回東アジア首脳会議では、安倍首相(当時)を含むアジア太平洋のリーダーが、マラリアの無いアジア太平洋を2030年までに実現することに合意しました。アフリカ連合(AU)は、2016年8月の首脳会議で、2030年までに域内全ての国でマラリアを排除する
ための枠組みを取り決め、2016年7月に採択しました。
マラリアの排除(elimination)とは、特定の地域内でマラリアの感染が絶たれること、すなわち、その地域で新規患者数がゼロになることです。このため一度排除されても、感染の再興を防止するための対策を継続することが必要となります。
一方、撲滅(eradication)とは、世界中でマラリア原虫の人への感染が永久になくなることで、撲滅が達成されれば対策はそれ以上必要なくなります。これまで世界で唯一撲滅に成功した、人に感染する感染症が天然痘です。
2000年以降、マラリア対策が功を奏して、マラリア排除に成功した(=マラリアフリー)国が出ています。アラブ首長国連合(2007年)、モロッコ(2010年)、トルクメニスタン(2010年)、アルメニア(2011年)、キルギスタン(2016年)、スリランカ(2016年)、ウズベキスタン(2018年)、パラグアイ(2018年)、アルゼンチン(2019年)、アルジェリア(2019年)、中国(2021年)、エルサルバドル(2021年)といった国々が、3年連続で土着マラリアの新規感染者数がゼロだったことから、WHOからマラリア排除国として認定されています。またアゼルバイジャンとタジキスタンは現在、認定申請をしているほか、イランとマレーシアでも感染者数が3年連続ゼロだったと伝えられています。
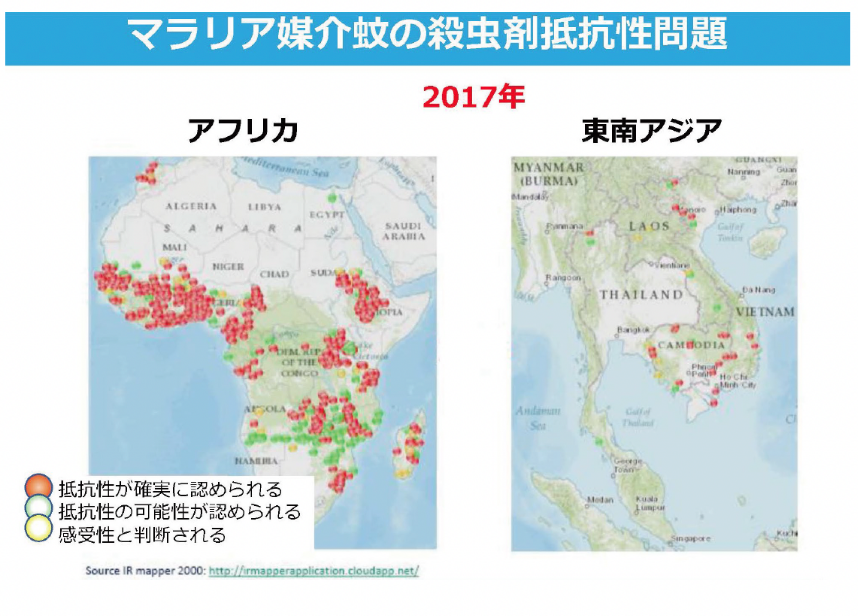
新たな課題と挑戦:耐性の問題
これまでマラリア原虫を媒介するハマダラカの駆除や治療薬の開発により、世界のマラリア対策は功を奏してきました。しかしいま最も懸念されているのは殺虫剤や治療薬への耐性です。近年、殺虫剤耐性を獲得した蚊が世界中の流行国で確認されています。また熱帯熱マラリアに効果的であるアルテミシニンへの耐性を獲得したマラリア原虫が、近年大メコン圏のカンボジア、ラオス、ミャンマー、タイ、ベトナムの5カ国で拡散し、そして、ウガンダなどアフリカでも出現したことが報告されています。


ゼロマラリアに向けた日本の貢献
感染症対策が外交課題として注目されたのは、日本が2000年に開催したG8九州・沖縄サミットでした。日本の主導で「沖縄感染症イニシアチブ」がまとめられ、主要国が資金を拠出する「世界エイズ・結核・マラリア対策基金」(グローバルファンド)の設立(2002年)につながりました。
ゼロマラリアを達成するためには、マラリアの予防・診断・治療を含む、質が確保された保健サービスに全ての人々がアクセスできるようにするための政策が整っていなければなりません。発熱があったときに、すぐにマラリア診断にアクセスできるか否かは生死にかかわります。そのためには、保健システムの強化とともに、誰一人取り残されないマラリア対策が求められています。同時に、予防や複数のセクターにまたがるアプローチ、新たなイノベーションなど、これまでのマラリア対策の教訓をユニバーサルヘルスカバレッジ(UHC)の達成に活かすことも重要です。
これまでの日本発の技術として、住友化学が開発した長期残効性防虫蚊帳「オリセット®ネット」がWHOから認証を受け、抵抗性対策蚊帳「オリセット®プラス」と合わせて、現在世界中の流行地で活用されています。さらに同社が開発した室内残効散布剤「スミシールドTM50WG」は、既存の殺虫剤に対して耐性を獲得した蚊にも高い効果を発揮する殺虫剤として、2017年にWHOの認証を取得し、世界のマラリア予防に貢献しています。
一方、マラリアを含む感染症のR&Dを推進する日本の取組みとして、グローバルヘルス技術振興基金(GHIT Fund)は、2013年からの累計投資額268億円のうち約43%にあたる約116億円を、国内外の企業や研究機関が共同参画するマラリアの治療薬やワクチンなどの研究開発(R&D)に投資してきました(2021年11月4日時点)。GHIT Fundの支援を受けて、研究機関や民間企業による抗マラリア候補薬や候補ワクチンの探索的研究及び非臨床試験も進められており、マラリア関連のR&Dをめぐる動きが広がりを見せています。
SDGs 時代の新たなマラリア課題
国連総会が2015年に採択した持続可能な開発目標(SDGs)には、17の目標、169の達成基準、232の指標があります。マラリアについては、目標3「すべての人に健康と福祉を」で、「2030年までに、エイズ、結核、マラリア及び顧みられない熱帯病を根絶するとともに、肝炎、水系感染症及びその他の感染症に対処する」と謳っています。
マラリアを排除することは多くの命を救うだけでなく、これまで病気のために埋もれていた人間の可能性を引き出すことにつながります。マラリアは貧困による病気であり、また貧困を生み出すものでもあります。この悪循環を断ち切ることは、目標1「貧困をなくそう」など、SDGsが掲げる多くの目標の実現の追い風となります。
たとえば、教育機会を奪うことになる子どものマラリア感染を減らすことで、目標4「質の高い教育をみんなに」に向けた大きな一歩となるほか、マラリア予防や治療など医療サービスに対して弱い立場にある女性も、それらに同じアクセスができるようにすることで、目標5「ジェンダー平等を実現しよう」につながります。またゼロマラリアを実現するためには、産官学などのセクターや国境を超えたパートナーが協働し、課題解決に取り組むことが求められています。これは目標17が掲げる「パートナップシップで目標を達成しよう」の実践そのものと言えるでしょう。
マラリアの排除は、まさに2030年のSDGsの達成を加速化することになります。

